頭蓋髄膜腫
頭蓋髄膜腫について(ずがいずいまくしゅ)
Intracranial meningiomas
頭蓋底腫瘍の中で最も多いのは髄膜腫です。
髄膜腫とは
髄膜腫とは、脳を包む髄膜(クモ膜の表層細胞)から発生する腫瘍で代表的な良性腫瘍の一つです。脳腫瘍全国統計では原発性脳腫瘍の30%近くも占め、そのほとんどは成人に発生します。最近では画像診断の発達と脳ドックの普及により、症状が無くても偶然発見される髄膜腫の患者さんが多く見られるようになりました。下垂体腫瘍や聴神経腫瘍と並び比較的頻繁に目にする腫瘍です。
好発部位および症状
髄膜腫は脳組織から発生した腫瘍では無く、しかもゆっくり大きくなってくるために、比較的大きくなってから症状が見られることがほとんどです。好発部位は大脳半球円蓋部、大脳鎌、傍矢状洞部、鞍結節部、嗅窩部、蝶形骨部、鞍結節部、海綿静脈洞部、小脳橋角部、小脳テント、錐体斜台部、大孔、側脳室などあらゆる所に発生し、圧迫される神経によって様々な症状を呈します。頭蓋底部に発生すると視力視野障害、物が二重に見える(複視)、顔面の感覚障害、顔面神経麻痺、聴力障害、ふらつきなどが生じます。
治療
治療は、腫瘍の存在部位、大きさ、症状、年齢などで変わってきますが、基本的に手術が第一選択となり全摘出を目指します。腫瘍を全摘して、その発生母地である髄膜や頭蓋骨を処理することにより、治癒が可能です。腫瘍が表面に存在したり、癒着が少ない場合は、手術は比較的容易に行えます。しかし、太い動脈や運動機能に重要な穿通枝などの血管を巻き込んでいる場合、眼球の動きをつかさどる神経が走行する海綿静脈洞内、脳幹に癒着している場合などは、合併症を回避するために、一部残さざるを得ない事があります。そのような場合は、外来で注意深く経過を見守っていきますが、放射線治療が効果的であると判断された場合は、ガンマナイフやサイバーナイフを行っていきます。
予後
ほとんどの場合、非常に良好です。ただし、病理組織診断で悪性である場合は、再発率は非常に高く、何度も手術を繰り返さなくてはならないケースも稀ではありません。そのような場合は予後も不良であり、5年生存率は63%です。頭蓋底髄膜腫は良性脳腫瘍のうちでも最も治療の困難な疾患のひとつです。本腫瘍は病理学的には良性ですが、神経や血管を巻き込むことが多くまた残存すると再発することが30%近くあると考えられています。手術で全部取れれば根治出来るのですが、発生する場所により後遺症が出る可能性が高くなる場合もあります。小さいものではガンマナイフが有効なので、後遺症を最小限にとどめるように出来るだけ腫瘍を摘出し、もし残った場合にはガンマナイフを組み合わせることで良好な成績を上げています。
治療方針は現在
- 腫瘍の場所と大きさ
- 患者さんの年齢と病状
- 腫瘍の進行度
- 治療リスク
を判断して決めています。
症状が軽微で腫瘍が2cm以下、大きさの変化が経時的にない場合は6ヶ月ないし1年毎の経過観察をお勧めしています(保存的治療)。
また年齢が70歳以上の場合は基本的に保存的治療かガンマナイフ等の治療をお勧めしています。
| 場所 | 治療方針 |
|---|---|
| 前頭蓋底(鞍結節・前床突起部)髄膜腫 |
視神経への圧迫解除を第一の目標とし、内頚動脈・その枝の前脈絡叢動脈、前大脳動脈および下垂体柄の温存に注意して手術的摘出する。 視神経から5mm以上離れた部分に血管や神経に癒着して腫瘍残存した場合にはガンマナイフ。 |
| 中頭蓋底(メッケル腔・海綿静脈洞)髄膜腫 | メッケル腔(三叉神経鞘)の腫瘍は原則手術的に摘出し、海綿静脈洞内腫瘍のみ残す。ただし三叉神経第1枝に癒着の強い腫瘍は残す。海綿静脈洞内髄膜腫は基本的にガンマナイフを治療の主体として、もし大きさが治療範囲(最大径3cm)を超える場合は一部分を手術的に摘出するか、サイバーナイフ等を検討する。 |
| 後頭蓋(斜台、小脳橋角部、テント、頚静脈孔、大孔)髄膜腫 |
中頭蓋に伸び海綿静脈洞に浸潤することが多くまた、多くの脳神経や脳底動脈やその枝などの重要な血管を巻き込むことが多く、治療リスクの高い群です。脳幹に癒着を来たすことも多く、腫瘍を無理なくかつ有効に減圧し、ガンマナイフやサイバーナイフなどの治療を組み合わせて治療します。 手術には特殊なアプローチを用いて、様々なモニタリングを駆使して行います。 |
| 広範髄膜腫 | 上記の腫瘍群を組み合わせたような腫瘍で、極めて治療が困難ですが、何回かの手術とガンマナイフ等の治療をいくつか組み合わせて慎重に治療を進めます。 |
実際の症例
症例1
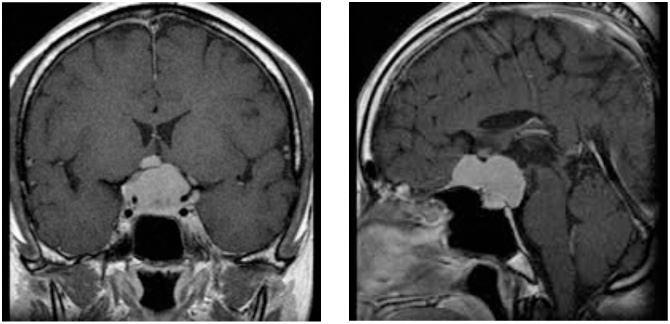
症例1は急激に進行する視力障害で来院された44歳女性です。視野検査で両目の外側が見えにくい両耳側半盲、右視力1.0、左視力は0.5と低下していました。両側の前頭葉の間から腫瘍を摘出し、視力は術後右1.5、左0.9、視野も著明に改善しました。
図1:視神経を圧迫し視力・視野障害で来院。
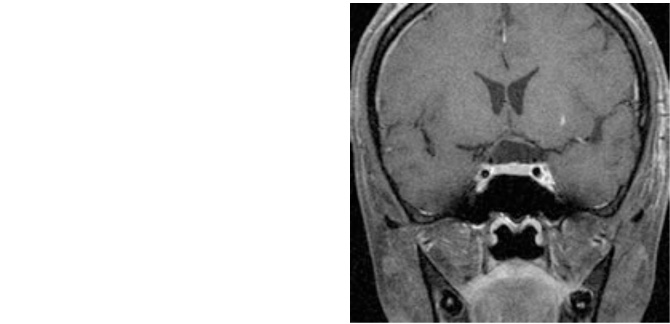
術後MRI:腫瘍は全摘出され視力も改善し退院。
嗅覚障害出現したが軽快しつつある。
症例2
症例2は私が東京大学で治療した巨大斜台髄膜腫の症例です。歩行障害・嚥下困難などの症状をもち来院されましたが、腫瘍の大半を切除し、歩いて帰宅することが出来ました。海綿静脈洞部分の腫瘍は取ると合併症が出現するため、この部分は意図的に残しガンマナイフ治療を計画しています。
図2 頭蓋底髄膜腫 48歳女性 歩行障害、嚥下困難で来院
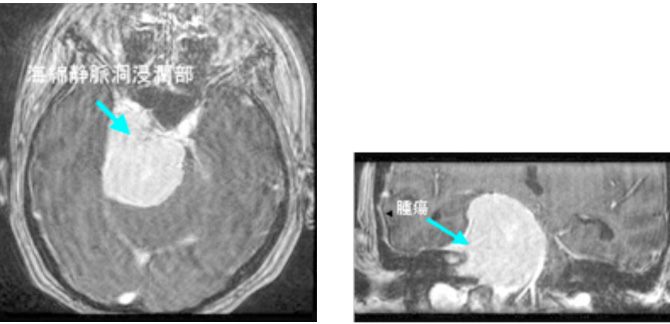
術後MRI:海綿静脈洞への浸潤部を除き
摘出、歩行障害改善し退院
症例3
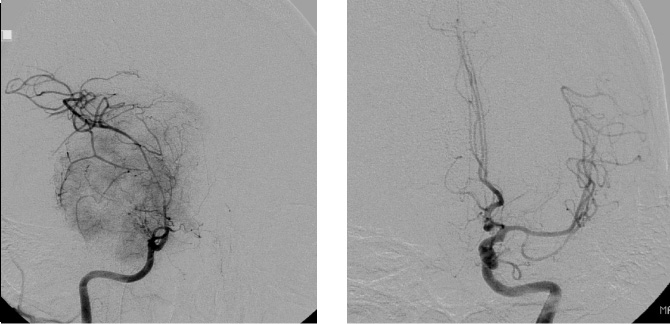
症例3は42歳女性。意識消失にて発症。CT、MRIにて内頸動脈、中大脳動脈を巻き込む大型の前床突起部起源の髄膜腫を認める。
中大脳動脈の血流が低く、血管損傷を来す可能性もあるので、浅側頭動脈-中大脳動脈バイパスをおいた後に腫瘍内より血管を掘り起こすように摘出を行った。
細い脳深部に至る血管も保護して摘出した。術後四肢麻痺等なく回復。
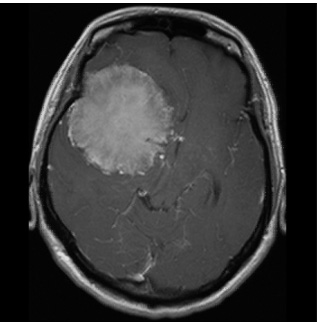
術前画像:内頸動脈などの血管を巻き込み狭窄する(反対側と比較)腫瘍をみとめ周囲に脳の腫れを認める。
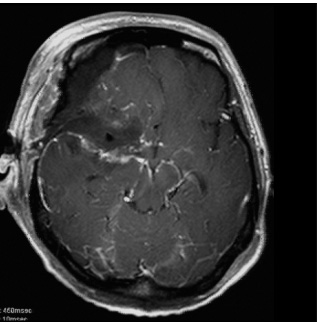
術後画像:腫瘍はほぼ全摘出され、脳梗塞等の合併症は認めない。
症例4
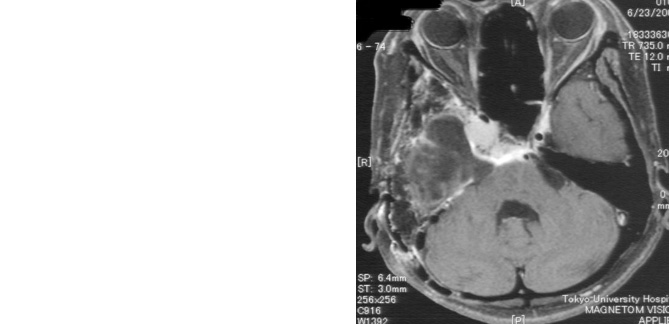
症例4は58歳。顔面の違和感で発見された小脳橋角部、テント髄膜腫である。三叉神経や外転神経、滑車神経などを巻き込む腫瘍。脳幹圧迫も強く症状は軽微であったが、腫瘍摘出を行った。後方複合錐体アプローチで一期的に腫瘍を摘出した。すべての神経を温存。一時的に滑車神経麻痺による下方を見た時の副視が出現したが、改善している。
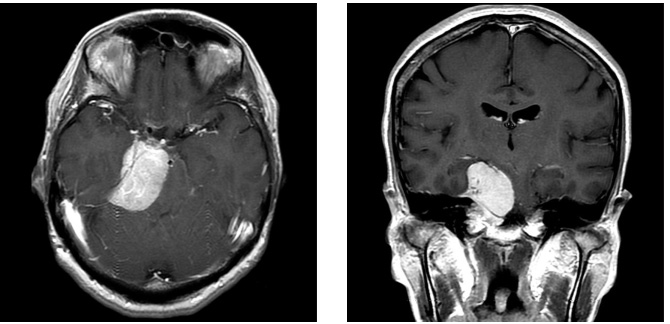
術前MRI 右側の脳神経を巻き込む腫瘍
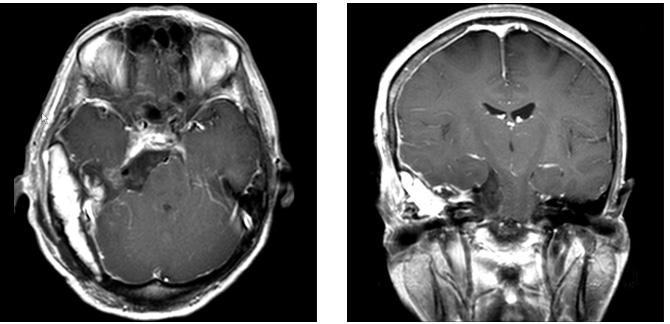
神経をすべて温存し腫瘍摘出
森田は1982年〜97年まで福島孝徳先生、Laligam N. Sekhar教授に師事し本疾患の治療を学びました。98年からは東京大学、NTT東日本関東病院、そして現在日本医科大学で頭蓋底腫瘍治療の中心として治療にあたっています。
これまで100例超の頭蓋底髄膜腫を治療してきました。死亡例は有りませんが、歩行障害など重篤な合併症を2例(2%)で生じさせてしまいました。さらにその経験を元により安全な治療法を開発しています。
当科における頭蓋底腫瘍の診療は森田、山口、村井ほか脳神経外科スタッフのチームワークで行っています。当科スタッフ医師がいつでもご相談に応じますのでお尋ねください。
〒113-8603 東京都文京区千駄木1-1-5
日本医科大学 脳神経外科外来受付
TEL:03-3822-2131(平日9時00分~17時00分)



