肝がん
1.肝臓とは
肝臓は腹腔内最大の実質臓器で、成人では重量が男性で約1200g、女性で約1000gと言われています。役割りは、① 蛋白質の合成・栄養の貯蔵、② 有害物質の解毒・分解、③ 食べ物の消化吸収に必要な胆汁の合成・分泌です。解剖学的には、左葉・右葉に分かれ、さらに区域、亜区域に分けられます。肝臓に入ってくる血管は動脈と門脈の2種類があり、血液は肝静脈から出ていき、すぐに心臓に到達します。生命維持にとても重要な機能を持ち、血流が豊富な臓器であるともいえます。また、再生能力が非常に高い臓器であり、肝機能が正常な場合は約70%の切除でも元の大きさまで戻り、肝機能も同程度に回復することが知られています。ギリシャ神話でも、人間に加担したプロメテウスをゼウスがコーカサスの岩山に鎖でつないで大鷲に彼の肝臓を食わせ、夜の間にふたたび肝臓が元どおりに回復するという絶えることのない苦痛を与えたというエピソードからもその再生能力がうかがわれます。
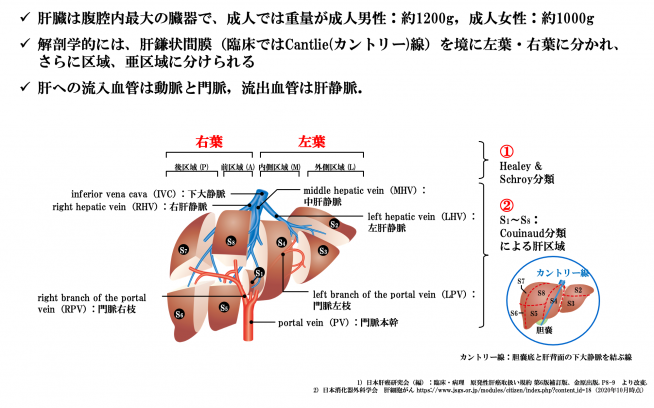
《肝臓の構造》

《ギュスターヴ・モロー「プロメテウス」》
2.肝がん
肝がんには原発性肝がんと転移性肝がんがあります。肝がんの多くが肝細胞がんで、その他に肝内胆管がん(ホームページ内“胆道がん”も御参照下さい)などがあります。転移性肝がんは、他の臓器から肝臓へがん細胞が転移、増殖した状態です。
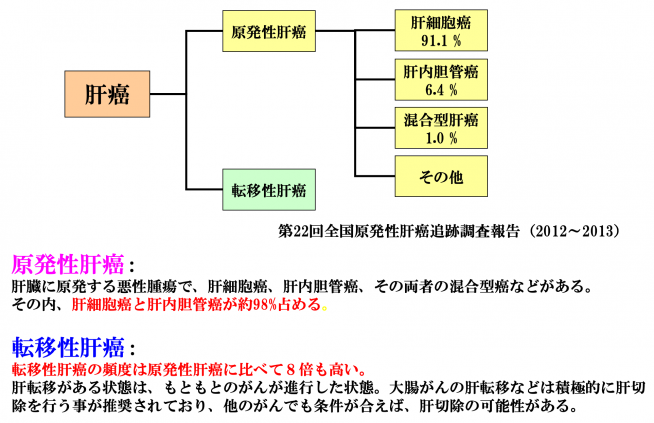
《肝癌の種類》
【 肝細胞がん 】
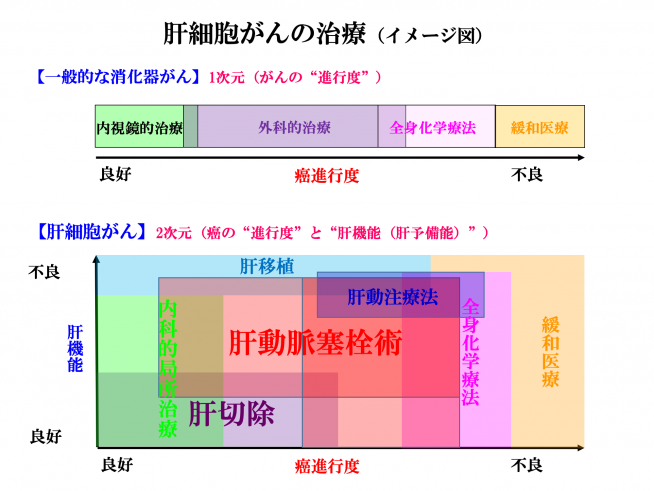
2020年度の国立がん研究センターがん対策情報センターのがん死亡予測でも年間約2万5000人が死亡していると考えられております。死亡数でも5番目に多いがんとなっており、5年生存率も4番目に悪いがんといわれております。本邦の肝細胞がんの最大の危険因子は、C型(約55%)、B型(約15%)肝炎ウイルスといわれています。最近はウイルス感染のコントロールが良好となってきているため、NBNCと言われるウイルス感染以外の原因が増加してきています。特に非アルコール性脂肪性肝疾患(NAFLD)は、メタボリック症候群との関係もあるため、社会問題となっています。その他、肝硬変、男性、高齢、アルコール摂取、肥満、喫煙、糖尿病等が危険因子といわれています。肝機能障害を伴う症例も多く、がんの“進行度”と“肝機能”という2つの要因が存在するため、その他の消化器がん治療に比較して治療法の決定がより複雑となります。肝機能は、アルコール飲酒の中止や規制の取れた日常生活、内服薬や食事療法により、肝機能の改善が得られることもあります。また、脈管内(門脈、肝静脈、胆管)に入り込むことも多く、解剖学的肝切除といわれる比較的大きな手術が必要な場合もあります。
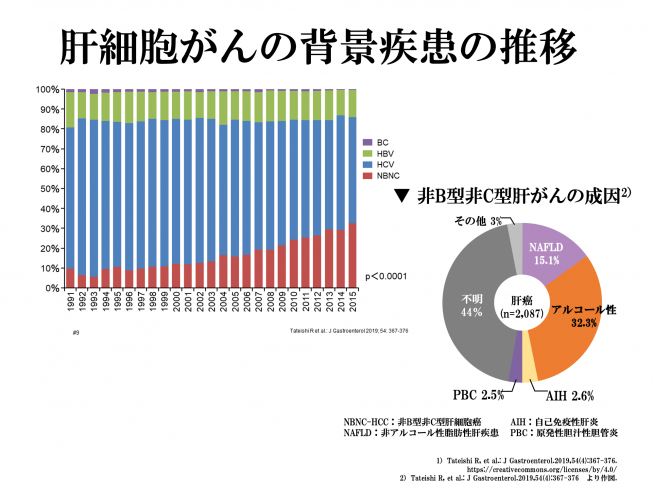
【 肝内胆管がん 】
肝臓の中を通る肝内胆管に発生した癌です。日本では肝臓がん(原発性肝がん)の一つの型として扱われます。(ホームページ内“胆道がん”も御参照下さい)。
【 転移性肝がん 】
もともと他の部位に存在したがんが、同時性(もともとのがんと同時期に発見)、異時性(もともとのがんの治療後1年以上経ってから出現)に肝臓に転移、増殖した状態です。いずれのがんでももともとのがんが進行した状態ですが、大腸がんの肝転移などは積極的に肝切除を行う事が推奨されております。他のがんでも条件が合えば、肝切除の可能性があります。
3.症状
肝臓は“沈黙の臓器”と呼ばれ、炎症やがんがあっても初期には自覚症状がほとんどないため、定期的な検診や、ほかの病気の検査などによりたまたま異常が発見されることも少なくありません。すなわち、肝がんに特有の症状は少なく、肝炎・肝硬変などによる肝臓の障害としての症状が主なものです。また、転移性肝がんの場合も、自覚症状はほとんどなく、もともとのがんの外来フォローアップ中の画像検査などで発見されることがほとんどです。症状の出現は病状が進んでから認められることが多く、肝硬変の症状といえば、食欲不振、全身倦怠感、腹部膨満感、尿の濃染、黄疸、吐下血が挙げられます。肝機能の増悪に伴い、突然の吐血の原因となる食道静脈瘤の出現や脾臓腫大による血小板減少と出血傾向、前胸部、手掌、腹壁などの血管増生などがみられることがあります。また肝臓外に転移している場合は、転移部位により症状の出方が異なります。
4.検査
肝がんが疑われる場合、下記のような検査をして診断を行います。
【 血液検査 】
肝機能を評価する意味では、ビリルビン値、アルブミン値、プロトロンビン活性値(%)が重要となります。一般的には、ビリルビンが3㎎/dL以上では肝切徐は行わない方が良いとされています。また、肝機能障害がある症例での血小板値が10万/μl以下の時は肝硬変に近い状態と考えられています。AST、ALT値が高値の場合(100 IU/L以上)は、肝細胞の炎症を伴っている可能性もあります。胆道系の酵素(ALP・γGT)の値が高い場合は、胆管への影響が考えられます。
【 腫瘍マーカー 】
肝細胞がんの腫瘍マーカーは、AFP(アルファ・フェトプロテイン)やPIVKA-Ⅱ(ピブカ・ツー)、AFP-L3分画(AFPレクチン分画)です。ただし、肝細胞がんでもこれらのマーカーがいずれも陰性のことがあります。また、肝炎や肝硬変がある場合、がんが無くても陽性になることもあるので、画像診断も同時に行う必要があります。転移性肝がんでは、もともとのがんの腫瘍マーカーが上昇することが多いとされますが、がん以外でも上がることやそもそも上昇を認めない場合もありますので画像検査で確認します。
【 ICG検査 】
緑色の色素であるICG(インドシアニングリーン)を静脈から注射する検査です。ICGは血液中から肝臓に取り込まれ、胆汁中へ排出されます。排出される量は、肝臓の血流量と肝臓の細胞の色素摂取量によって変わります。ICGを静脈注射前、5、10、15分後に採血する事により補正を行い、最終的に15分後の血液中にICGがどれくらい排出されたかを調べることで、肝臓の解毒能力の程度が分かります。幕内基準といわれる肝切徐量の目安を決める基準や肝障害度(liver damage)という術前肝機能の評価法などに必須の検査であり、日本での良好な肝切除成績の礎となっています。検査前12時間以内の飲食(お茶や水は問題ありません)を控え、なるべく安静な状態で測定します。
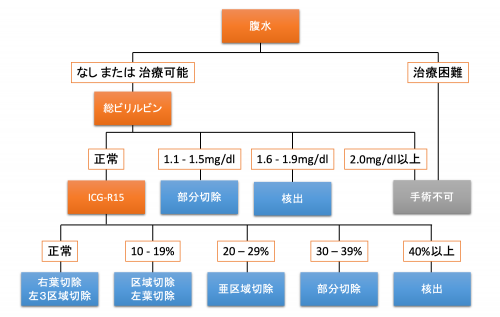
《幕内基準》

《肝障害度(liver damage)》
【 腹部超音波検査 】
放射線の被爆が無い検査となり、超音波で肝臓内の腫瘍を確認する検査です。血管への浸潤を確認したり、造影剤を使用して腫瘍を確認することもあります。
【 CT検査 】
放射線を用いて、体の細かい断層写真をとる検査です。腎機能が悪くなければ、造影剤を使用して撮影します。腫瘍の存在部位の確認だけでなく、門脈や肝動脈、肝静脈、胆管などの肝内脈管、周囲臓器との関係性を描出します。3D-CTを撮影して、立体的な位置関係を詳細に確認する事により、手術をより安全に確実に行う事が可能となっています。
【 MRI検査 】
磁力により体の断層写真をとる検査です。CTと同じような目的で撮影されますが、CTよりも質的分解能(がんと正常な組織など、組織の違いを区別する能力)に優れています。腎機能障害が高度な症例では施行する事が出来ませんが、EOB・プリモビスト造影剤を使用したMRI検査が、現時点では一番腫瘍の確認に優れた検査といわれております。3D-CTと合わせて行う事でより安全で確実な手術が可能となります。
【 内視鏡検査 】
肝障害がある場合、もともと肝臓に戻ってくる血液が肝臓を迂回して心臓にもどるための側副血行路という血管が出現します。その代表的なものが食道静脈瘤であり、肝切徐後の血液の流れの変化により破裂して吐血する可能性もあるため、肝切徐前の患者さんは全例胃カメラを行って貰います。
【 PET-CT検査 】
がんにあつまる特性のある薬(FDG)を注射し、PET検査とCT検査を行い重ね合わせることで、他の臓器やリンパ節へのがんの転移を確認します。転移性肝がんの場合には行う事もありますが、必要な場合は、当院関連施設にて撮影を行います。
【 肝生検 】
肝腫瘍の性質が不明な場合(悪性かどうか、どの部位からの転移か不明で今後の治療に病理診断が必要な場合)、短期入院中(合併症が無ければ約2日間)に局所麻酔で超音波ガイド下に皮膚の上から肝に針を刺して腫瘍組織を採取する事があります。ホルマリンで固定したのちに様々な染色を行い判断するため、最終的に結果が出るまでに通常1週間程度の時間を要します。
5.治療
肝がんの治療法は多岐にわたりますが、主たるものは①肝切除、②ラジオ波焼灼療法(RFA)、③肝動脈塞栓療法(TACE)、④分子標的治療薬を用いた化学療法(抗がん剤治療)の4つであり、病状により放射線治療や肝移植が考慮される場合もあります。どの治療法を選択するかは肝機能と腫瘍の大きさ、個数を含めた進行度によって決定されます。当院では、外科だけでなく内科、放射線科とのミーティングを行いながら、患者さんに一番合った治療法を選択しております。
【 肝切除術 】
アプローチ法として大まかに腹腔鏡と開腹に分けられます。当科では、患者さんへの負担が少ないとされる腹腔鏡手術を積極的に行っておりますが、大きな腫瘍や複雑な手術となる場合は、開腹手術を選択しております。当院では術前に3D-CTなどを行って肝機能に応じた肝切除範囲を設定し、肝切除術のシミュレーションを行い、個々の患者さんに最も適した術式を選択します。術中には、造影エコーやICG蛍光法によるナビゲーションなども行い、より安全で確実な手術を行っております。予定される残すことが可能な肝臓の体積が小さく、術後肝不全に陥る危険性があると予測される場合、経皮経肝門脈枝塞栓術(PTPE)という処置を行う場合があります。これは、肝臓を栄養する重要な血管である門脈の切除を計画している部分の肝臓内門脈枝をカテーテル操作により血流を閉塞させることで、残すべき肝臓を大きくする処置になります。PTPEから3-4週間後に肝切除術を行うことで、より安全な肝切除が可能となります。尚、当科の肝胆膵外科グループには2022年4月時点で、日本内視鏡外科学会技術認定(肝)が2名(川野陽一、青木悠人)、日本肝胆膵外科学会高度技能専門医が1名(川野陽一)在籍しており、腹腔鏡、開腹手術の双方を安全に施行できる体制を整えております。
【 開腹肝切除術 】
以前から行われている方法で、全ての肝切除術が保険適応となっています。大きなキズになりがちですが、これは肝臓が肋骨の後ろに隠れている臓器のため、大きくお腹を開けて肝臓を手前に持ってこないと肝切除ができないからです。一方で、実際に手を使って触覚のある手術が可能なこと大きな血管からの出血に対する止血操作に優れています。がんの手術として大切なことは、安全にかつ腫瘍を残すことなく切除することです。安全性と根治性、患者さんへのダメージ(侵襲性)のバランスをよく考えて最善と思われる方法を選択する必要があります。患者さんが後述する腹腔鏡下手術を希望されても、安全、確実な手術を行う事が難しいと判断した場合は開腹手術を選択せざるを得ないこともあります。
【 腹腔鏡下肝切除術 】
現在、保険適応術式としては、胆道再建(胆管と腸管を吻合する)、血管再建(一度切り離した血管を縫合)を伴わない全ての肝切除術が適応となっています。最大のメリットは、腹壁の傷が小さくきれいな事、カメラで腹腔内を観察することによる拡大視効果(組織が詳細に観察できます)になります。その他にも手術中の出血が少ない、術後の創部痛が少ない、術後の入院日数が少ない、社会復帰までの期間が短いなど開腹手術に比べてメリットがある事が知られており、患者さんに優しい手術と考えられています。まず、お腹に小さな穴(5-15mm)を4-6か所ほど開け、手術器具を出し入れするポートといわれる筒を設置し、お腹の中を腹腔鏡で観察しながら、棒状の手術器具を挿入して行う手術法になります。手術操作を行うスペースを確保するために、二酸化炭素を用いてお腹の中を膨らませながら手術を行います。そして腹腔鏡で得られた映像はモニターに映し出され、手術室にいる全員で同じ映像を見ながら手術を行うことができます。細い血管は超音波凝固切開装置といわれる器具で、太い血管は専用のクリップを用いて、更に太い脈管には自動縫合器といわれる縫合と切離が同時に出来る特殊な器具で切離します。そして最後に切除した肝臓は、臍部の穴を少し広げるなどして体外に摘出します。途中、腹腔鏡下手術を継続する事が患者さんのメリットとならないと判断した場合は、用手補助下手術(手術を行う医師の左手を入れる傷を増やし、実際に手でサポートしながら腹腔鏡下で手術を行います)、開腹手術への移行を判断する事もあります。心機能や呼吸機能が悪い患者さんや腫瘍の状態などにより腹腔鏡下肝切除術ができない患者さんもいます。
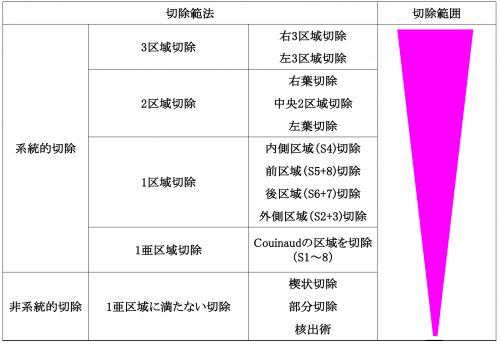
《肝切除法と切除範囲》
【 焼灼療法 】
超音波で観察しながら、皮膚を通して電極針を腫瘍の中心に挿入し、ラジオ波あるいはマイクロ波という電流を通電させ、針の周囲に熱を発生させることにより腫瘍を壊死させる方法です。一般的に3㎝以下で3個以下の肝細胞がんに適応があります。転移性肝がんへの治療は、腹膜播種などがん細胞を腹腔内に散布させてしまう危惧からも当院では基本的には行っておりません。肝切術の途中に組み合わせて行う事もありますが、基本的に当院では肝臓内科で行っております。
【 肝動脈塞栓術 】
肝臓は、門脈と肝動脈という2種類の血液で供給されています。肝細胞は門脈からの血液で栄養され、肝動脈からは30%程度しかありません。一方で、肝臓がんは主に肝動脈から栄養されているため、肝動脈の血流を止めてしまえば、理論的には正常な肝細胞よりも肝がんに多くのダメージを与える事が可能となります。イメージ的には、がんを“兵糧攻め”にする治療といえます。手技的には、足の付け根からカテーテルという細いチューブを入れて行います。肝臓がんに血液を供給する肝動脈が見つかった場合、その動脈にカテーテルという細いチューブを入れて治療します。血管塞栓物質だけでなく抗がん剤も同時に流すことが多く、当院では放射線科の先生に施行して貰っています。
【 化学療法(抗がん剤治療) 】
肝細胞がんの全身化学療法では、分子標的薬による治療や免疫チェックポイント阻害薬による治療が標準治療ですが、近年、新しい薬剤が開発されています。一般的には、肝切除や肝移植、焼灼療法、肝動脈塞栓術が行えない進行性の肝細胞がんに対して施行されます。当院では、肝臓内科で行って貰っております。



